- Erfolgsgeschichten
-
Medien
- Medien
- Softeq-News
- Blog
- Häufig gestellte Fragen
- Entwicklung von IoT-Lösungen
- Digitale Transformation
- Entwicklung von Embedded Lösungen
- Hardwaredesign
- Venture Studio
- Kontakt
- ADAS-Lösung für Elektrofahrzeuge
- Mobile App, Web und Firmware für ein intelligentes Babybett
- PCB-Designverifizierung für ein automobiles Radarsensorsystem
- Gerätemanagement-Suite für smarte Thermostate und Raumluftqualität-Sensoren von Daikin
Wie hat sich die Telemedizin während der Pandemie entwickelt und was kommt als Nächstes?

Die Ausstattung und Verfügbarkeit des medizinischen Pflegeportals steht nicht erst seit der Coronapandemie im Fokus der Aufmerksamkeit. Der Fachkräftemangel in Deutschland wurde auch vorher laut beklagt – aber wie sich nun herausstellt, stehen wir im internationalen Vergleich recht gut da. Laut WHO zählt Europa zu den am besten mit Ärzten ausgestatteten Regionen. Allerdings gibt es regional große Unterschiede: In Österreich kommen rund 50 Ärzte auf 1.000 Einwohner, in Großbritannien nur knapp 30 (Zahlen von 2016).
Laut dem Internaional Council of Nurses (ICN) waren bis August rund 8% mit Covid-19 infiziert. Die WHO spricht sogar von bis zu 10% - das sind, Stand August, rund 2 Millionen Fälle. Um unnötige Gesundheitsrisiken für ihre Mitarbeiter zu vermeiden, suchen Krankenhäuser nun nach Methoden, mit denen sich persönliche Interaktionen minimieren und Krankenhauskapazitäten freisetzen lassen.
Aktuell entwickelt sich Telemedizin zu einer nachhaltigen Lösung für die Prävention und Behandlung von COVID-19 sowie für die Behandlung anderer Krankheiten, die nicht mit dem Coronavirus in Zusammenhang stehen.
E-Health-Lösungen helfen bei
der Triage von Patienten und
schützen gleichzeitig das
medizinische Personal, bieten
sichere Plattformen für die
Behandlung von Erkrankungen
und ermöglichen Ärzten die
Überwachung von Patienten
mit chronischen Leiden.
Darüber hinaus entlasten sie die Leistungserbringer im Gesundheitswesen, indem Ärzte in Quarantäne ihre Kollegen weiterhin unterstützen können.
Telemedizin vor 2020
Zunächst einmal muss man unterscheiden zwischen Telemedizin und E-Health.
Telemedizin ist, laut Wikipedia, “ein Teilbereich der Telematik im Gesundheitswesen und bezeichnet Diagnostik und Therapie unter Überbrückung einer räumlichen oder auch zeitlichen („asynchron“) Distanz zwischen Arzt (Telearzt), Therapeut (Teletherapeut), Apotheker und Patienten oder zwischen zwei sich konsultierenden Ärzten mittels Telekommunikation.” Telemedizin bezieht sich auf patientennahe Methoden wie Telekonsultation und die Fernüberwachung von Patienten. E-Health ist dagegen der Oberbegriff, der die Telemedizin umfasst, sich aber auch auf nicht-klinische Dienste einschließlich administrativer Tätigkeiten und Schulungen ausdehnt.
Telemedizin ist keine Erfindung des 21. Jahrhunderts. Das psychiatrische Institut von Nebraska gilt als Erfinder der Telemedizin. Dort wurden 1955 CCTV- und Funkverbindungen für die Patientenüberwachung eingesetzt. Die NASA forschte weiter und implementierte in den 1970ern zur Betreuung der indigenen Bevölkerung der Papago, in der Wüste Arizonas, das STARPPHAC-Projekt., das STARPPAHC-Projekt.
Die Digitalisierung ermöglichte es, Telemedizin als eine für alle zugängliche Behandlungsform zu etablieren.
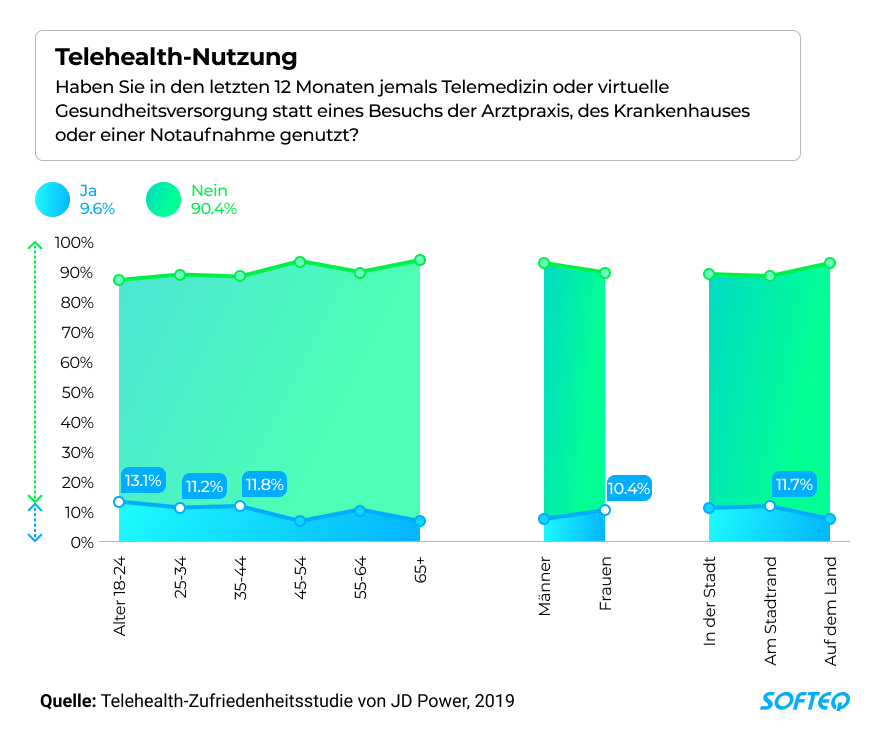
Profiteure der Telemedizin vor Corona sind aber, wenig überraschend, eher First Mover und Early Adopter: also junge, urban geprägte Digital Natives. Entsprechend fiel eine Umfrage in den USA aus: knapp 10% über alle Altersgruppen hinweg hatten eine telemedizinische Anwendung getestet. Nutzer waren eher jung, eher weiblich und lebten in der Stadt oder stadtnah, schrieb das Research-Unternehmen JD Powers. Dabei sind ländliche, ältere und digitalferne Zielgruppen diejenigen, die von Telemedizin am meisten profitieren würden.
Die nachstehende Grafik zeigt, dass die Telemedizin derzeit vor allem der Altersgruppe der 18-24-Jährigen zugutekommt. Auch in Deutschland kommt der Trend an.
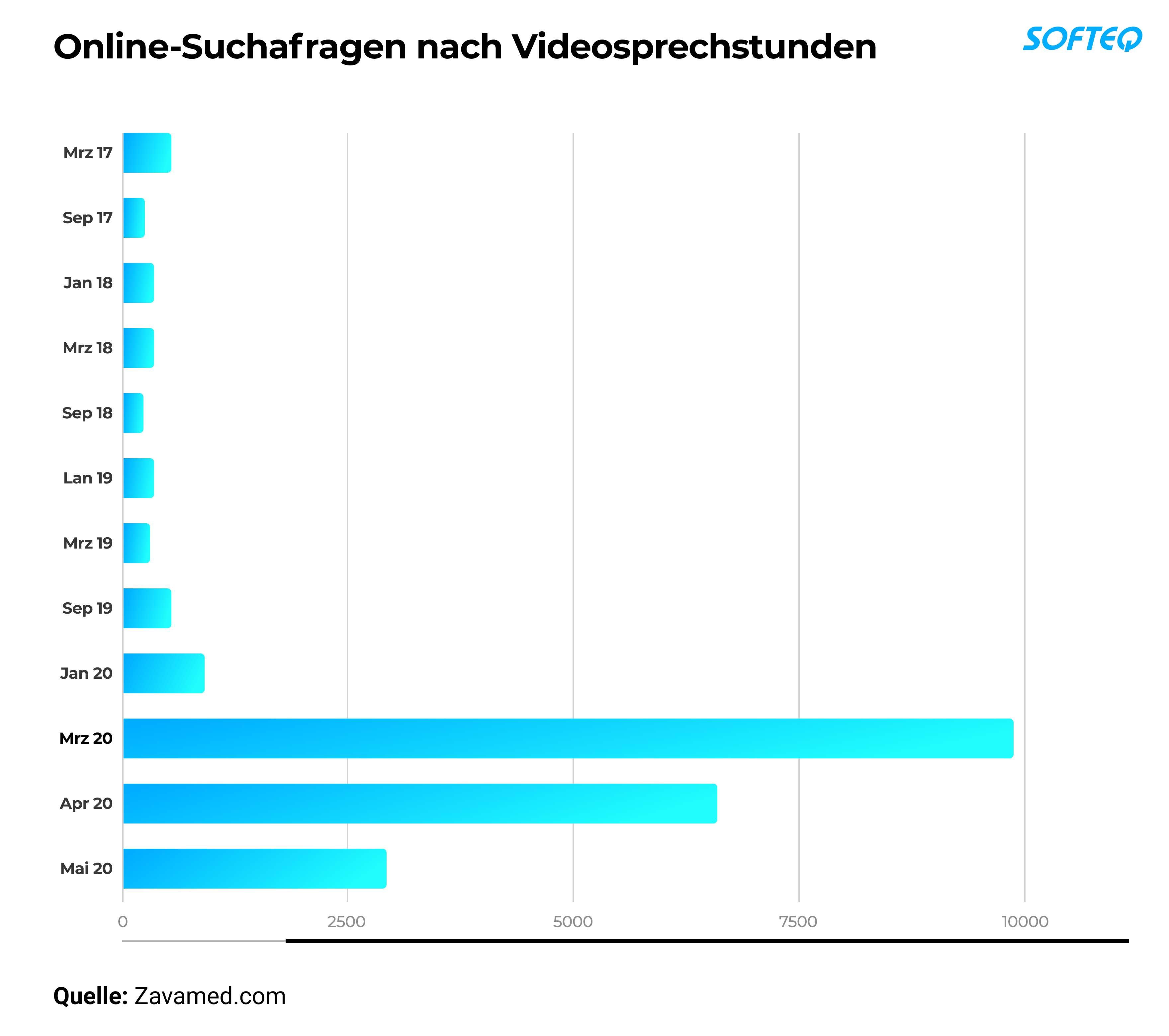
Interesse an Videosprechstunde wächst
Mit der Coronakrise vervielfachte sich das Interesse an Videosprechstunden. Das Wachstumspotenzial des digitalen Gesundheitsmarktes in Deutschland wird bis zum Jahr 2025 auf 38 Milliarden Euro geschätzt. Im Frühjahr 2020 war es auch möglich, sich fernmündlich Arbeitsunfähigkeitsbescheinigungen ausstellen zu lassen – ein erster Weg, um Ärzten und Patienten die Chancen einer Remote-Behandlung vor Augen zu führen.
Akzeptanz für Telemedizin steigt in Deutschland
Die Akzeptanz für Telemedizin hat sich laut einer repräsentativen Online-Studie von jameda fast verdoppelt. Jeder Fünfte (19 %) hat bisher eine Videosprechstunde in Anspruch genommen – in einer vergleichbaren Studie im Jahr 2019 hatte nur jeder zehnte Befragte (10 %) nach eigenen Angaben eine Videosprechstunde genutzt. Jeder Zweite der 1025 befragten Patienten gab in der Frühjahrsbefragung 2020 an, Arztbesuche vor Ort zu vermeiden. 82 % dieser Patienten würden die Videosprechstunde auch künftig wieder in Anspruch nehmen. Die Bereitschaft dafür, eine Videosprechstunde mit ihrem Arzt zu führen, ist auch bei den Patienten gegeben, die bisher noch keine Erfahrung mit Videosprechstunden vorweisen: 58 % der Befragten, die noch keine Videosprechstunde besucht haben, erklärten, dass sie gerne die Möglichkeit nutzen würden, einen Arzt per Videosprechstunde zu kontaktieren.
Videosprechstunden stellen eine Verbesserung der Gesundheitsversorgung dar
Jeder zweite Patient ist laut jameda-Studie der Ansicht, dass die Corona-Pandemie die Verbreitung der Videosprechstunden beschleunigen wird. Bei den 55- bis 66-Jährigen denkt die Hälfte, dass die Videosprechstunde gerade in Zeiten der Corona-Pandemie eine große Verbesserung der Gesundheitsversorgung darstellt. Eine interessante Zahl – denn gerade die Älteren sind eine wichtige Zielgruppe telemedizinischer Anwendungen.
Telemedizin - starker Trend in Europa
Gerade außerhalb Deutschlands sind viele Szenarien schon Realität. In den USA laufen dazu derzeit verschiedene Projekte. Auch in China oder Südkorea haben sich telemedizinische Anwendungen in der Pandemie als praktikabel erwiesen.
Eine interessante Studie von HIMSS (Healthcare Information and Management Systems Society, Inc. (HIMSS) verdeutlichte im Juli 2020 die unterschiedliche Schwerpunktsetzung der europäischen Länder bei der Anwendung von Telemedizin: 74% nutzten Telemedizin für die Betreuung chronisch Kranker, Spitzenreiter waren hier Spanien und Italien. Deutschland und die Schweiz nutzen Telemedizin vor allem für Notfälle. Die nordischen Länder setzen virtuelle Gesundheitsinstrumente für Prävention, Beratung und psychische Betreuung ein. Interessant sind auch die Unterschiede hinsichtlich der Frage, inwiefern Telemedizin bei der Medikationsplanung hilft: in Italien sahen dies 71% der Befragten als bedeutendes Anwendungsfeld der Telemedizin an, in der Schweiz und Großbritannien nur 32%.
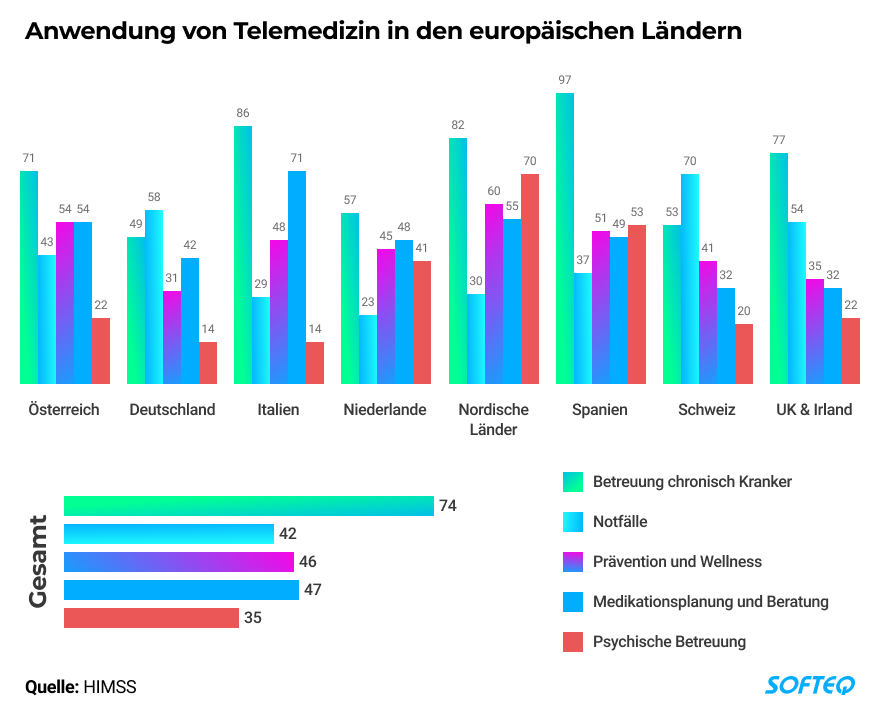
Diese Zahlen stammen aus einer Befragung vor Corona. Es ist anzunehmen, dass sich die Akzeptanz und Verbreitung weiter steigern werden.
Anwendungsfälle der Telemedizin
Ursprünglich wurde die Telemedizin als eine bequeme Methode der Gesundheitsversorgung für abgelegene ländliche Gemeinden angesehen. Mit zunehmendem Reifegrad virtueller Gesundheitspraktiken wurden ihre Anwendungsbereichee jedoch vielfältiger. Zu den Anwendungsfeldern gehören inzwischen:
- Chronische Krankheiten: Durch das medizinische Internet of Things können Ärzte Patienten mit chronischen Krankheiten aus der Ferne betreuen. Patienten, die mit spezialisierten medizinischen Geräten wie etwa intelligenten Blutdruckmessgeräten ausgestattet sind, können ihre Vitalwerte messen und die Ergebnisse automatisch an ihren Arzt übermitteln.
- Physiotherapie: Mithilfe von Videos können Ärzte Patienten durch körperliche Übungen führen, ihre Bewegungen korrigieren und die Durchführung der verordneten Physiotherapie sicherstellen.
- Postoperative Betreuung: Wenn es keine Möglichkeit gibt, Patienten nach der Operation im Krankenhaus zu behalten, können telemedizinische Hilfsmittel hilfreich sein, und die es Patienten ermöglichen, sich zu Hause angemessen zu erholen.
- Psychologische Betreuung: Das virtuelle Aufsuchen eines Psychologen vermittelt einigen Patienten ein Gefühl der größeren Sicherheit und erleichtert es ihnen, ihre Bedenken zu äußern. Darüber hinaus können durch Monitoring-Apps seelische Störungen präventiv erkannt werden. So fand beispielsweise das kalifornische Unternehmen Mindstrong eine Möglichkeit, die ersten Anzeichen von Depressionen und anderen psychischen Problemen zu erkennen, indem es überwacht, wie die Menschen ihre Smartphones benutzen.
Politisch im Fokus
In den USA, aber auch in Deutschland werden derzeit die Weichen gestellt, die Einführung von Telemedizin zu vereinfachen. Bereits im März genehmigte der US-Kongress rund 500 Millionen Dollar an Notfallfinanzierung, um die Ausgaben der Medicare-Anbieter im Zusammenhang mit der Telemedizin zu decken. Später im selben Monat unterzeichnete das Weiße Haus den 2 Milliarden US-Dollar schweren Coronavirus Aid, Relief, and Economic Security Act, der einen Fonds von 200 Millionen US-Dollar für Telemedizindienste vorsah. In Deutschland hat das Gesundheitsministerium mit “KIM” und E-Rezept die Implementierung wichtiger Fachanwendung der Telematikinfrastruktur vorangetrieben, die auch die Telemedizin fördern werden. Damit folgt Deutschland einem in digitaler Hinsicht oft überlegenen südlichen Nachbarland:
Die Schweiz gilt als Modell-
Land für Telemedizin, in der
auch datenschutzrechtliche
Fragen und
Vergütungsaspekte für Ärzte
geklärt sind.
Die USA hat in Windeseile Gesetze und Regularien angepasst, um auf den Boom der Telemedizin reagieren zu können. So hob beispielsweise das Center for Medicare & Medicaid Services (CMS) die Beschränkungen für die Kostenerstattung für telemedizinische Leistungen auf. Vor dieser Aufhebung zahlte Medicare nur dann für Telemedizindienste, wenn Patienten in bestimmten abgelegenen Gebieten wohnten. Mit der neuen Anpassung werden Gesundheitsdienstleister für Telekonsultationen nach dem gleichen Satz wie bei persönlichen Besuchen bezahlt, unabhängig vom Aufenthaltsort der Patienten. Darüber hinaus will das Gesundheitsministerium die Anforderungen an den Datenschutz bei Telemedizindiensten lockern und Konsultationen über Skype, FaceTime, Zoom oder andere Plattform ermöglichen.
Wie die Telemedizin in der Coronakrise konkret helfen kann:
- Unter Quarantäne stehendes Gesundheitspersonal: Derzeit müssen viele Beschäftigte des Gesundheitswesens aufgrund von Reisen oder der Exposition mit dem Virus selbst in Quarantäne. Die Mehrheit ist entweder asymptomatisch oder leidet nur unter leichten Symptomen und ist immer noch in der Lage, ihre Aufgaben zu erfüllen. Diese Ärzte und Pfleger können ihren Kollegen helfen, indem sie Ratschläge erteilen und COVID-19-Patienten aus der Ferne betreuen.
- Unterstützung bei Problemen mit psychischer Gesundheit: Dies gilt sowohl für die Fachkräfte, die im direkten Einsatz gegen das Virus kämpfen, als auch für die Menschen, die sich zu Hause in Quarantäne befinden. Die App für psychische Gesundheit Headspace bietet im Jahr 2020 kostenlose Premium-Dienste für Gesundheitsdienstleister an. Darüber hinaus bieten Meditations-Apps aktuell kostenlose Abonnements an, da Entspannung den Blutdruck senkt und das Risiko von Herz-Kreislauf-Erkrankungen verringert.
- Triagierung von Patienten: Tele-Triage bedeutet, Patienten mit grippeähnlichen Symptomen virtuell zu untersuchen, um herauszufinden, wer eine medizinische Intervention benötigt und wer zu Hause behandelt werden kann. Die Einteilung der Patienten in Risiko- und Nicht-Risikogruppen ist ein sicherer Weg, um einen Ausgleich zwischen dem Schutz des Krankenhauspersonals und der Behandlung der Patienten zu schaffen. Teletriage half dem Rush University Medical Center, das Schicksal anderer Krankenhäuser zu vermeiden, in denen das medizinische Personal einer Massenquarantäne unterzogen wurde, nachdem ein Patient positiv auf das Coronavirus getestet worden war. Vor seiner Ankunft hatte der betreffende Patient über ein iPad eine Konsultation mit einem Infektionsspezialisten erhalten. So war bei ihm die Verdachtsdiagnose auf COVID-19 erstellt worden. Vor Ankunft des Patienten konnte das Krankenhaus daher den Ambulanzbereich von jeglichem Personal oder Fahrzeugen, und der Patient wurde sofort in einen isolierten Raum transportiert, wo er von einem Notarzt in Schutzkleidung untersucht wurde. Der Patient wurde behandelt und entlassen, ohne dass die Infektion auf das Personal oder andere Patienten übergegriffen hätte.
- Behandlung von Patienten ohne COVID-19: Chronisch Kranke benötigen eine ständige Überwachung, sind aber auch anfälliger für das Virus. Der Besuch von Gesundheitseinrichtungen zur Beratung und Verschreibung von Medikamenten setzt diese Patienten daher unnötigen Risiken aus. Mit Hilfe der Telemedizin können sie Telekonsultationen einplanen und sich Medikamente an ihre Tür liefern lassen.
- Betreuung von COVID-19-Patienten mit leichten Symptomen: Die Gesundheitseinrichtungen sind nicht in der Lage, jeden, der positiv auf das Virus getestet wurde, ins Krankenhaus einzuweisen. Folglich können sich die Patienten, die keine Intensivpflege benötigen, zu Hause selbst isolieren, während sie sich über Telegesundheitsdienste bei ihren Ärzten melden. Das Armidale Hospital in Australien startete ein Pilotprojekt, bei dem Ärzte COVID-19-Patienten mit mäßigen Symptomen nicht ins Krankenhaus einliefern, sondern sie stattdessen mit Heimmonitoren in ICU-Qualität ausstatten und sie nach Hause schicken. Die Ärzte verfolgen die Vitalparameter der Patienten weiterhin aus der Ferne, um eine mögliche Verschlechterung des Zustands zu erkennen.
Die CovApp der Berliner Charité:
Eine App, die die Sorgen möglicher Covid19-Patienten ernst nimmt. Die App fragt Symptome ab, erfasst Kontakte und mögliche weitere Risiken. Auf Grundlage der Empfehlungen des Robert-Koch-Instituts zeigt die App eine Testempfehlung an oder auch nicht. Wem das nicht reicht, der wird von der App auch weitergeleitet an die Video-Sprechstunde der Charité oder ähnliche Angebote in anderen Regionen Deutschlands.
Vorteile und Grenzen der Telemedizin
Zu den zahlreichen Vorteilen der Telemedizin für die Anbieter gehört vor allem die Tatsache, dass das klinische Personal produktiver arbeiten kann. Anstatt die Vitalparameter professionell messen zu lassen, tun die Patienten dies zu Hause und übermitteln die Ergebnisse an Telemedizin-Krankenpfleger. Das bedeutet, dass ein Pfleger mehrere hundert Patienten gleichzeitig betreuen kann. Ein weiterer Vorteil besteht darin, dass erfahrene Ärzte ihren weniger erfahrenen Kollegen an weit verstreuten geografischen Standorten helfen können.
Darüber hinaus verbessert die Telemedizin die klinische Betreuung, da die Ärzte die Patienten häufiger "sehen" können. Diese Methode der Gesundheitsfürsorge ermöglicht häufigere Kontrolluntersuchungen, als dies bei persönlichen Treffen möglich wäre, so dass Ärzte Veränderungen bei Patienten erkennen können, sobald diese auftreten. Mit der Telemedizin schließlich können Patienten von zu Hause aus medizinisch versorgt werden, wodurch das Risiko einer Ansteckung mit dem Coronavirus minimiert wird.
Ein erheblicher Nachteil der Telemedizin besteht aktuell jedoch darin, dass COVID-19-Tests in den momentan verwendeten Technologien noch nicht unterstützt werden.
Einiges wird auch von der Politik und entsprechend angepassten Regularien abhängen, die die Balance zwischen Sicherheit und Effizienz gewährleisten.
Die größten Hemmnisse für die Einführung von Telemedizin
- Fehlende Infrastruktur: Auch wenn einige Telemedizinpraxen hardwareunabhängig arbeiten, bieten die Systeme mit hochauflösenden Kameras und Mikrofonen eine genauere Diagnose und ein besseres Patientenerlebnis. Eine weitere Herausforderung ist eine zuverlässige Internetverbindung. In städtischen Gebieten ist dies in der Regel kein wesentliches Problem, in ländlichen Gebieten kann dies jedoch schwierig sein. Das gilt insbesondere für Deutschland. Während groß angelegte Programme zur Erhöhung der drahtlosen Internetgeschwindigkeiten auf dem Land in Arbeit sind, sind Netzwerke wie Global 5G und Starlink noch in weiter Ferne. Auch das Gebäudedesign und die Akustik innerhalb einer Arztpraxis können ein Faktor für die Kommunikationsqualität sein. Zum Beispiel erzeugen geräumige Betonräume oft ein Echo. Dieser negative Effekt kann durch die Platzierung von Resonanzböden eliminiert werden.
- Bedrohung durch Cyber-Angriffe: Die Universitätsklinik Brno ist eines der größten COVID-19-Testzentren in der Tschechischen Republik. Im März wurde das Krankenhaus von einem großen Cyberangriff heimgesucht, bei dem alle Computer abgeschaltet werden mussten. Der Vorfall hinderte die Ärzte daran, elektive Eingriffe durchzuführen, und schränkte den Zugang zu den Labordaten des Krankenhauses ein. Für Gesundheitseinrichtungen, die telemedizinische Protokolle implementieren, sind solche Cyberattacken äußerst gefährlich. Daher müssen Sicherheitsteams wachsam und gut vorbereitet sein, um auf unbefugte Zugriffe reagieren zu können.
- Mangelnde Bezahlbarkeit für einige Patienten: Für die Telemedizin sind ein modernes Smartphone und eine zuverlässige Internetverbindung erforderlich. Diese Zugangsvoraussetzungen schließen einkommensschwache, aber auch technisch weniger versierte Nutzer von vielen Lösungen der Telemedizin aus.
Der Boom der Telemedizin ist
kaum mehr aufzuhalten -
umso wichtiger ist es, ein gut
funktionierendes, sicheres
System anzubieten.
In Deutschland ist der Markt für TI-Anwendungen wie telemedizinische Plattformen stark reguliert. Allerdings gibt es einen hohen Bedarf an gut funktionierender Software und bildgebender Hardware – Fälle in denen Softeq als Full-Stack-Entwickler mit E-Health-Erfahrung gerne für ein Beratungsgespräch zur Verfügung steht. In anderen Märkten stehen derzeit Praxen und Kliniken vor der Herausforderungen, telemedizinische Anwendungen zu konzipieren. Lesen Sie hierzu auch das englische Original unseres Artikels.
Lokale Adaption des englischen Originals.
Mehr Artikel zum Thema