- Erfolgsgeschichten
-
Medien
- Medien
- Softeq-News
- Blog
- Häufig gestellte Fragen
- Entwicklung von IoT-Lösungen
- Digitale Transformation
- Entwicklung von Embedded Lösungen
- Hardwaredesign
- Venture Studio
- Kontakt
- ADAS-Lösung für Elektrofahrzeuge
- Mobile App, Web und Firmware für ein intelligentes Babybett
- PCB-Designverifizierung für ein automobiles Radarsensorsystem
- Gerätemanagement-Suite für smarte Thermostate und Raumluftqualität-Sensoren von Daikin
Telemedizin & RPM: Ein neuer Boom durch die Coronakrise?

Die Remote Patient Monitoring (RPM) oder Patientenfernüberwachung ist Teil der telemedizinischen Revolution, die außerhalb von Deutschland längst begonnen hat. Die beispiellosen Herausforderungen der COVID-19-Pandemie könnten aber dazu führen, dass die Telemedizin und patientenbezogene Fernanwendungen auch in Deutschland breite Verwendung finden. Corona zumindest zeigt: Ärzte müssen in der Lage sein, Patienten in jeder Situation zu betreuen - auch per Fernüberwachung.
Wir haben uns einmal angesehen, welche Gesundheitsdienstleistungen mit technologischer Unterstützung wie RPM und Wearables besser laufen könnten - dafür werfen wir einmal einen Blick auf den US-amerikanischen Markt. Immerhin: In den USA investierten 2019 bereits 88% der Gesundheitsanbieter in telemedizinische Patientenbetreuung.
Warum RPM?
Für wirtschaftliche und effiziente Gesundheitssysteme spricht vieles dafür, bei der Einführung von Telemedizin und Patientenfernüberwachung Gas zu geben. Der Fachkräftemangel von Landärzten, der in ländlichen Gebieten längst eine große Rolle spielt, ist ein ganz praktischer Grund, über Telemedizin nachzudenken. Die positiven Effekte von RPM sind aber weitreichender medizinischer und betriebswirtschaftlicher Natur, wie uns einige Studien verraten:
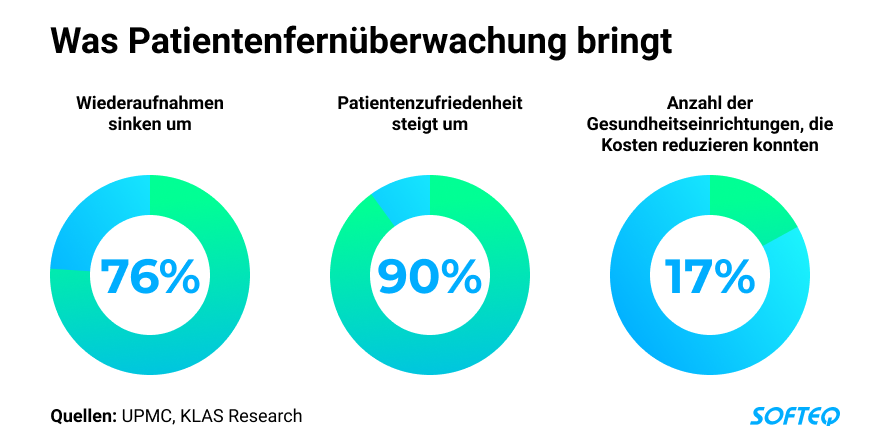
- Reduzierung der Arztbesuche und der Wiederaufnahme von Patienten. Durch die Ausstattung der Patienten mit Tablets und RPM-Geräten reduzierte das University of Pittsburgh Medical Center das Risiko einer Wiederaufnahme um 76% und steigerte gleichzeitig die Patientenzufriedenheit um über 90%.
- Reduzierung der Kosten für Rehabilitation und Notfalltransport von Patienten mit chronischen Krankheiten. Laut McKinsey könnte die Fernüberwachung chronisch kranker Patienten Einsparungen in Höhe von 3,3 Milliarden Euro in Deutschland ermöglichen.
- Positiver ROI durch den Einsatz von RPM und Hauspflege. Dem KLAS Research Bericht zufolge konnten 17% der Gesundheitsorganisationen, die RPM-Programme durchführen, ihre Kosten senken.
- Rechtzeitige Beratung und Feedback. RPM-Lösungen ermöglichen eine 24/7-Überwachung, mit der Behandlung, Dosierungen und medizinische Empfehlungen angepasst werden können. Diese Systeme unterstützen Ärzte auch bei fundierten und zeitnahen Behandlungsentscheidungen.
- Umfassende Auskunft über den Patientenstatus. Wearables, Smartphones und Heimmonitore bieten Zugang zu sehr großen Datenmengen. Laut dem Bericht "Harnessing the Power of Data in Healthcare" von Stanford Medicine wird der aktive Einsatz von Patientendaten in den kommenden Jahren zu einer präventiven, prädiktiven und personalisierten Gesundheitsfürsorge führen sowie Kosteneinsparungen und eine bessere Patientenüberwachung ermöglichen.
Vorreiter USA - wie RPM funktioniert
Um zu verstehen, was Patientenfernüberwachung überhaupt ist, lohnt sich ein Blick in die USA, wo der Gesundheitsmarkt weniger stark reguliert ist - das hat Nachteile, ist aber für Innovationen auch vorteilhaft. Laut dem US-amerikanischen Center for Connected Health Policy werden für die Patientenfernüberwachung digitale Technologien verwendet, um medizinische und andere Patientendaten an einem Ort zu sammeln und diese Informationen sicher elektronisch an Gesundheitsdienstleister an einem anderen Ort zur Diagnostik und Behandlung zu übermitteln.
Heute gibt es mehrere RPM-Systeme auf dem US-amerikanischen Markt, die sich in Form, Zweck und Funktionen unterscheiden:
- Voice-Apps wie z.B. kontinuierliche Glukosemonitore (CGMs) von Dexcom, die Diabetes-Patienten benachrichtigen, wenn sie Insulin einnehmen sollen
- Blutdruckmanschetten, die Daten zu Blutdruck und Puls an Ärzte übermitteln
- vernetzte Pflaster mit EKG-Sensoren zur Messung von Stress und Erholung (wie Vital Scout)
Unabhängig von der Funktionalität und dem Formfaktor basieren solche Lösungen auf der gleichen Technologie, die physiologische Daten sammelt und interpretiert.
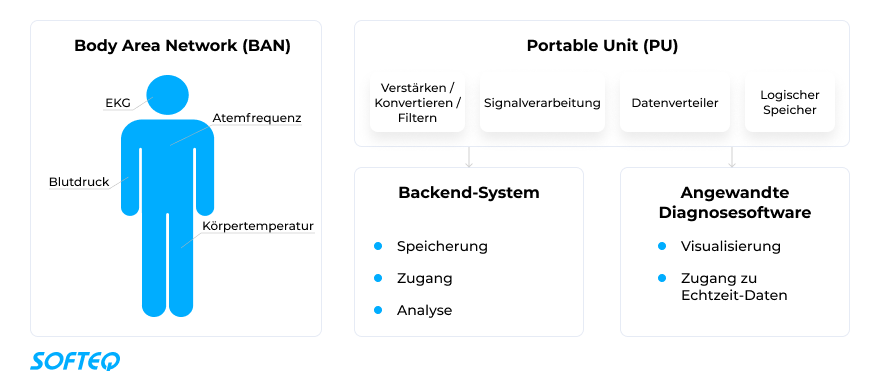
RPM-Lösungen bestehen aus Body Area Networks (BANs), Backend-Systemen und Benutzerschnittstellen.
- BANs überwachen Vitalparameter mit Hilfe von Sensoren und Aktoren: Pulsfrequenz, Blutdruck, Kerntemperatur, EKG usw. BAN-Applikationen bestehen aus Implantaten (invasiven Geräten wie z.B. implantierbare Herz-Defibrillator), und Wearables (Smartwatches, Ohrgeräte, Brustgurte, Klebepflaster u.a.).
Für Kommunikation und Datenaustausch verwenden BAN-Geräte kabelgebundene, drahtlose oder hybride Netzwerke. BANs ermöglichen lokale Datenverarbeitung für Echtzeit-Feedback und die Zentralisierung von Daten in einer Portable Unit.
- Portable Unit (PU). Integriert in Smartphones oder ein anderes Mobilgerät, empfängt die PU analoge Vitalparameter, verstärkt und filtert Signale und wandelt rohe Biosignaldaten in digitale Signale um. Weitere Funktionen sind Datenverarbeitung und lokale Speicherung auf einem Edge-Gerät.
- Backend-System. Ein Remote-Server ist die zentrale Komponente der RPM-Architektur. Er ermöglicht die Speicherung, den Zugriff und die Analyse der im RPM-System gesammelten Biosignale und Daten aus anderen Quellen wie elektronischen Gesundheitsakten und analytischen Systemen.
- Angewandte Diagnosesoftware. Synchronisiert mit dem BAN visualisiert die Software die gesammelten Biosignale und bietet Medizinpersonal, Gesundheitsexperten und Patienten einen einfachen Zugriff auf Echtzeitdaten. Die Software besteht in der Regel aus einer Web- und einer mobilen App. Das System benachrichtigt Ärzte, wenn die gemessenen Daten den zulässigen Bereich überschreiten.
Wie die Covid-19 Pandemie den Einsatz von RPM-Lösungen vorantreibt
Auch in Deutschland wächst der Bedarf an RPM und die Coronakrise hat diesen noch sichtbarer gemacht. Laut einem Bericht von Hexa Research soll der deutsche Markt für RPM-Geräte bis 2025 im Vergleich zu 2017 fast um das Dreifache wachsen.
Bei der Telemedizin gibt es ganz eindeutig einen before/after-Corona-Effekt. Die lange diskutierte Telemedizin hat in den letzten zwei Monaten mehr Fortschritte gemacht als in den Jahren zuvor. Die Gesundheitsbranche steht in jedem Land vor verschiedenen Herausforderungen - was sie braucht, ist aber überall gleich:
Medizinisches Fachpersonal muss verdächtige und bestätigte COVID-19 Patienten beraten und versorgen, individuelle Behandlungspläne erstellen und eine kontinuierliche Patientenversorgung sicherstellen, wenn der Zugang zu medizinischen Dienstleistungen und Krankenhäusern stark eingeschränkt ist. Hier sind Telecare-Lösungen eine große Hilfe, denn sie ...
- … minimieren das Risiko der Virusübertragung bei Patienten und medizinischem Personal
- … ermöglichen rechtzeitige Versorgung im Krankenhaus
- … unterstützen Patienten bei der Genesung zu Hause, um einen Mangel an Krankenhausbetten zu vermeiden
- … überwachen den Gesundheitszustand und den Krankheitsverlauf
- … senden Benachrichtigungen an das Krankenhauspersonal, wenn sie sich auf die Ankunft von COVID-19-Patienten vorbereiten sollen
Soweit die Vision. Nicht nur in Deutschland, sondern weltweit kämpft das Gesundheitswesen mit mangelnden Standards beim Einsatz von Telemedizin und Remote Healthcare:
- Kein Plan für Telemedizin in Krisensituationen. Es gibt kaum Standardprozesse für Telemedizin - weder, was Behandlung noch was die Abrechnung angeht. Entsprechend schwierig ist es derzeit, ein nicht funktionierendes System parallel zu den existierenden Strukturen (vom Hausarzt bis zum Krankenhaus) zu etablieren.
- Fehlende Infrastruktur zur Unterstützung der Fernbetreuung von Patienten. In vielen Fällen verwenden Mediziner und Krankenhäuser nur einige Komponenten der RPM-Architektur, wie z.B. Wearables zur Patientenüberwachung. Ihnen fehlen jedoch andere Elemente, wie z. B. eine Anbieter-Schnittstelle oder Bereitstellungsmechanismen. Oder sie müssen die bereits existierende RPM-Lösung an ihre aktuelle Anforderungen anpassen.
- Technische Herausforderungen. Probleme mit der Netzwerkzuverlässigkeit, Bedienfehler und erhöhter Stromverbrauch der vorhandenen RPM-Lösung.
Wenn der Einsatz von Telemedizin geklärt ist, besteht die nächste Herausforderung in der richtigen Implementierung technischer Lösungen
Es ist komplex, in Deutschland eine von den Krankenkassen anerkannte Leistung im Bereich E-Health zu zertifizieren. Softeq ist allerdings stark darin, Gesundheits-Apps und Wearables für Anbieter im Gesundheitswesen zu entwickeln, die auf freiwilliger Basis von Patienten verwendet werden können.

Welche Trends erwarten uns in der Telemedizin?
Telemedizin und Patientenfernüberwachung sind die perfekten Entwicklungen für eine dezentrale Gesundheitsversorgung. Seien es hastig errichtete Krankenlager aufgrund von Pandemien oder die Behandlung von Patienten in fern abgelegenen Gegenden - Remote Healthcare bedeutet auch eine ganz neue Art und Weise Gesundheitsgeräte zu denken.
Global betrachtet rechnen wir in den nächsten 6 bis 24 Monaten mit folgenden Telemedizin-Trends - wobei sich in Deutschland die meisten zunächst im unregulierten Gesundheitsmarkt etablieren werden:
- Einsatz von speziellen Sensoren. Eine effiziente Patientenüberwachung ist ohne genaue Sensoren kaum vorstellbar. Sensoren, die speziell für das Gesundheitswesen entwickelt werden, müssen stabil, widerstandsfähig und biokompatibel sein.
- Wearables, die medizinische Daten erfassen. Medizinische Geräte bieten genauere Überwachung und benötigen vor der Markteinführung eine Zulassung von der Europäischen Arzneimittelagentur (EMA), der US-amerikanischen Food and Drug Administration (FDA) oder anderen Aufsichtsbehörden. Deshalb brauchen Wearables spezielle Sensoren, die ausschließlich medizinische Parameter erfassen, wie die EKG
- Kleinere Geräte. Um die Funktionalität und Portabilität von Wearables zu erhöhen, werden die Hersteller ihre RPM-Geräte kompakter, weniger invasiv und mit gleicher Leistungsaufnahme machen.
- Einsatz neuer Kommunikationsstrategien. Viel wird davon abhängen, wie schnell 5G weltweit eingeführt wird. Denn diese Technologie wird die Kommunikationsprotokolle der Wearables-basierten RPM-Systemen ändern. Der wichtigste Vorteil von 5G wird die hohe Geschwindigkeit sein, mit der ein Fernzugriff auf BANs für Benutzer ermöglicht wird. 5G ist außerdem in der Lage, kryptographische Lösungen zu unterstützen und kann somit die sichere Übertragung großer Datenmengen gewährleisten.
Fazit
Die Patientenfernüberwachung hat mit der Coronakrise spürbar an Aufmerksamkeit gewonnen.
Die technologischen Voraussetzungen sind vorhanden, das sieht man an den ausgereiften Lösungen, die es in den USA bereits gibt. Aber wie schnell dies in Europa, speziell Deutschland umgesetzt werden kann, wird sich zeigen müssen: ein hoch regulierter Markt und die Einführung der 5G-Technologie sind zwei Variablen, auf die die Gesundheitsanbieter selbst keinen Einfluss haben. Angebote, die Ärzte freiwillig nutzen können, sind hierzulande also erst einmal wahrscheinlicher. In anderen europäischen Ländern wie Estland und den Nordics ist die Patientenfernüberwachung hingegen längst etabliert.
Grundlage war der englische Artikel über Remote Patient Monitoring von Alex Makarevich hier.
Mehr Artikel zum Thema